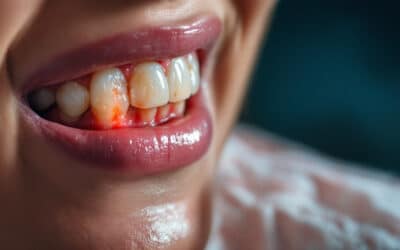
El síndrome del diente fisurado es una de las principales causas de dolor dental en adultos, el cual es un problema más común de lo que se cree y puede afectar significativamente tu calidad de vida. Pero no te preocupes, En Ziortza Ugarte estamos aquí para ofrecerte información valiosa y soluciones efectivas:
¿Qué es el síndrome del diente fisurado?
Es una condición dental que se caracteriza por la presencia de una fractura o fisura en el esmalte dental, el cual puede extenderse hacia la dentina y el nervio del diente. Aunque puede afectar a personas de todas las edades, es más común en adultos.
Esta fractura puede ser visible o invisible a simple vista y puede variar en profundidad y extensión. Una de las características más desafiantes del síndrome es que puede ser difícil de diagnosticar, ya que los síntomas pueden variar y no siempre son evidentes en los exámenes dentales regulares.
Los síntomas más comunes incluyen dolor agudo o intermitente al masticar, especialmente al liberar la presión de la mordida, así como sensibilidad a temperaturas extremas o alimentos dulces.
Principales causas del diente fisurado o agrietado
El síndrome del diente fisurado puede ser desencadenado por diversas causas, entre las más comunes se encuentra:
Masticación excesiva de alimentos duros
El consumo frecuente de alimentos duros puede ejercer una presión excesiva sobre los dientes, lo que aumenta el riesgo de fisuras. Alimentos como nueces, caramelos duros, hielo o incluso alimentos fibrosos que requieren una masticación prolongada pueden desencadenar la formación de fisuras.
Traumatismos directos en la boca
Los golpes, accidentes o lesiones que afectan directamente los dientes pueden causar fisuras. Estos traumatismos pueden ocurrir durante la práctica de deportes de contacto, actividades recreativas o incluso en caídas accidentales, requiriendo en ocasiones tratamientos estéticos dentales.
Bruxismo
La presión constante y la fricción generadas por el bruxismo Donostia, un problema que puede derivar en dolor de mandíbula, pueden debilitar los dientes y desgastar gradualmente el esmalte dental. A lo largo del tiempo, esta presión y desgaste pueden propiciar la aparición de fisuras en los dientes, especialmente en las áreas más vulnerables.
Envejecimiento y desgaste dental
Con el paso del tiempo, los dientes están expuestos a un desgaste natural debido a la masticación y otros factores. A medida que envejecemos, la estructura dental se debilita, lo que puede hacer que los dientes sean más propensos a sufrir fisuras. El desgaste dental puede ser acelerado por malos hábitos de cepillado, una mala alimentación o la falta de cuidado dental adecuado.
Restauraciones dentales antiguas
Las restauraciones dentales, como empastes o coronas, pueden debilitar la estructura del diente a lo largo del tiempo. Si las restauraciones son antiguas, están desgastadas o no se ajustan correctamente, pueden contribuir al desarrollo de fisuras dentales.
Esto se debe a que las restauraciones pueden generar puntos de estrés en los dientes, lo que debilita el esmalte y puede llevar a la fractura o fisura.
Las piezas endodonciadas o desvitalizadas, de mucho tiempo de evolución, presentan un riesgo muy alto de sufrir fisuras o fracturas debido a que la pieza ya no recibe su irrigación vascular normal, además de que las obturaciones o empastes que suelen llevar para llegar a zonas tan profundas suelen debilitar mucho las paredes del diente remanente, siendo una opción la restauración dental fija.
Cada una de estas causas puede ser un factor individual o actuar en conjunto para desencadenar el síndrome del diente fisurado. Es importante tener en cuenta que cada persona puede tener una combinación única de factores de riesgo.
¿Cómo es el proceso de tratamiento del diente fisurado en Clínica Odontológica Ziortza Ugarte?
Una de las opciones de tratamiento posibles en estos casos, es la endodoncia, también conocida como tratamiento de conducto radicular.
En primer lugar, llevamos a cabo una evaluación y diagnóstico exhaustivos, para determinar si la endodoncia es necesaria. Utilizamos técnicas de diagnóstico avanzadas, como radiografías o escáneres en donde se evalúa el estado del diente fisurado y diseñar un plan de tratamiento personalizado.
Una vez que se decide realizar la endodoncia, procedemos a administrar anestesia local para garantizar tu comodidad durante el procedimiento.
A continuación, se crea una pequeña apertura en el diente afectado para acceder a la pulpa dental dañada. Esta etapa es fundamental para eliminar el tejido infectado o inflamado y limpiar a fondo el conducto radicular. Utilizamos instrumentos especializados para limpiar y dar forma al conducto, asegurando una eliminación completa de los restos de pulpa dental.
Una vez que el conducto radicular está limpio y conformado, procedemos a la obturación del conducto. Rellenamos el conducto para sellarlo de manera efectiva y prevenir la entrada de bacterias o infecciones futuras.
Finalmente, realizamos una restauración dental para fortalecer y proteger el diente tratado. Dependiendo de la situación, puede ser necesario colocar una corona dental u otra opción de restauración para devolver la funcionalidad y estética dental avanzada al diente fisurado.
Sin embargo, a pesar de que el tratamiento mediante endodoncia en el diente fisurado puede alargar el tiempo de vida de la pieza en boca, casi siempre que se ha fisurado una pieza o aparece una grieta que da sintomatología y comienza a haber signos clínicos de ello y se ve claramente dicha fisura, será necesaria una extracción dental y la colocación de una pieza nueva por ejemplo mediante un implante dental con su respectiva corona que se asemejará a la pieza perdida estéticamente y hará su función.
Cuando una pieza con una fisura o fractura clara y visible por los medios de los que disponemos no se somete a cirugía dental, puede ocasionar una infección grave que produce grandes pérdidas óseas alrededor de sus raíces, haciendo indispensable un tratamiento de encías. con una evolución rápida que puede no dar síntomas importantes durante un tiempo (si la pieza está desvitalizada no producirá dolor tipo nervio dental, ya que el diente no estará sensible). Sí que molestará al masticar y se sentirá que con esa pieza no se puede ejercer fuerza, pero en su evolución llegará un momento en que se produzca una inflamación de la zona de la cara del diente afectado, con posibles abscesos de pus, quistes, dolor de zonas completas y no de un único diente.
«`Odontóloga Colegiada Nº 20001064
• Licenciada en Odontología
• Máster en Periodoncia e Implantología
• Miembro de SEPA (Sociedad Española de Periodoncia y Osteointegración)
• Miembro de GUIDE INSTITUTE desde 2015.